Impacto de un programa de capacitación para la prevención de infecciones intrahospitalarias en un hospital general
Incrementar la adherencia del personal de salud a tres prácticas de control de infecciones a través de una intervención educativa.
Material y metodología
Durante 11 meses, 440 trabajadores de salud recibieron capacitación en control de infecciones. Se aplicó la capacitación de instrucción suplementaria basada en vídeos (VSI), incidiendo en el lavado de manos, uso de respirador N95 y prevención de cortes y punciones con instrumental. Se realizó una evaluación a los tres y a los seis meses post-intervención.
Resultados
Se obtuvo en el personal de salud un incremento en la adecuada técnica del lavado de manos del 7% al 78% (p<0,05), en el uso adecuado del respirador N95 del 0% al 81,5% (p<0,01) y se observó una disminución en la proporción de cortes y punciones entre los internos de medicina del 0,20 al 0,44% (p<0,006). No se encontró diferencia en otros grupos poblacionales.
Conclusión
La metodología VSI tiene efectos positivos en la adopción de prácticas de control de infecciones en personal de salud.
Palabras clave
Infecciones, educación, prevención, hospital
Introducción
Las infecciones intrahospitalarias (IH) constituyen un problema de salud asociado a la hospitalización prolongada y generan discapacidades, aumentando la resistencia de los microorganismos a los agentes antimicrobianos, lo que genera un incremento de la mortalidad y un gasto para el sistema de salud y de los pacientes [1]. En el Reino Unido y los Estados Unidos las infecciones intrahospitalarias tienen una frecuencia del 8,2% y el 5%, respectivamente [2][3], mientras que en países en vía de desarrollo la situación es más crítica: el 15,5% de los pacientes que ingresan en un hospital son diagnosticados con una o más IH, con variaciones entre el 12,6 y el 19%, llegando en las UCI al 47,9% [1][4].
Las IH también incluyen las infecciones producidas en el personal de salud, que tienen la consideración de riesgo ocupacional [5]. Latinoamérica tiene la prevalencia más alta de transmisión (52%) por virus de la hepatitis B entre los profesionales de la sanidad, el 65% para el virus de la hepatitis C y un 7% para el VIH [5]. Asimismo, la Organización Mundial de la Salud (OMS) reconoce un aumento creciente de las tasas de incidencia del bacilo de Koch entre los sanitarios [6-11].
Las IH, tanto en pacientes como en el personal de salud, pueden evitarse con programas de control de infecciones y cumplimiento de normas preventivas de bajo costo [11-14].
El presente proyecto evalúa el impacto de una metodología educativa sobre el personal sanitario de un hospital general de Lima en relación a tres prácticas de control de infecciones, priorizadas por el Comité de Infecciones del hospital: lavado de manos, uso de protección respiratoria personal y medidas de prevención de accidentes por instrumental punzocortante, adaptándose a los distintos turnos de trabajo.
Material y métodos
Se invitó a 440 sanitarios del Hospital Nacional Dos de Mayo (HNDM) pertenecientes a los grupos ocupacionales que el personal de vigilancia epidemiológica identificó que no cumplían adecuadamente las prácticas de control de infecciones: personal técnico, internos de medicina, internos de enfermería, profesionales de la salud (obstétricas, enfermeras, nutricionistas y químicos farmacéuticos), personal de limpieza, médicos residentes y personal administrativo que tenían contacto con pacientes.
El Comité de Control de infecciones del HNDM identificó tres medidas de control de infecciones prioritarias sobre las que se necesitaba una capacitación inmediata: uso adecuado del respirador N95 para prevenir la transmisión de tuberculosis en establecimientos de salud de países de bajos recursos [13]; higiene de manos, medida reconocida como la más importante en prevención de infecciones intrahospitalarias [15]; y prevención de accidentes punzocortantes con instrumental para control de patógenos transmitidos por sangre, principalmente virus de la hepatitis B, C y VIH [16].
La metodología educativa empleada fue la instrucción suplementaria basada en vídeos (VSI), desarrollada en la Universidad de Missouri, Kansas City, EE UU, con el objetivo de provocar un ambiente de debate entre los participantes y a través de ello descubrir las soluciones que permitan adoptar prácticas seguras en control de infecciones [17][18] adaptadas a su realidad local. El coordinador no dominaba el tema sino que era un experto en la gestión de grupos, con un conocimiento claro y objetivo del contenido del curso, cuyo interés principal era que los participantes discutieran y sacaran sus propias conclusiones. La exposición de un vídeo previamente diseñado promovió la discusión ordenada de los temas relacionados con el objetivo del curso.
Los 440 participantes se dividieron en grupos de 10 y a cada grupo se le ofrecieron cuatro sesiones de 45 minutos. Con la finalidad de adaptarnos a los diferentes turnos de los trabajadores, se realizaron dos sesiones por día, dejando que los participantes seleccionaran el mejor horario de acuerdo a sus turnos hospitalarios.
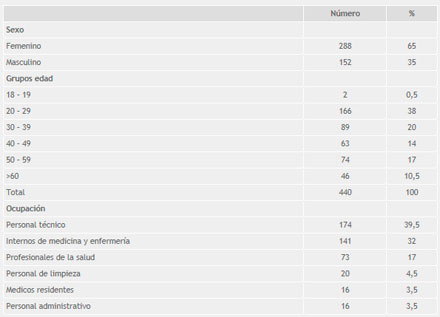
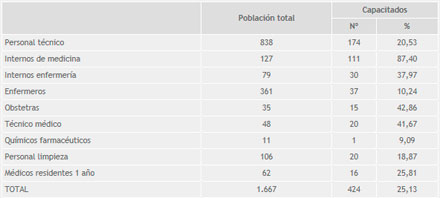
Del grupo de trabajadores capacitados, 288 eran mujeres (65%) y 152 varones (35%), lo que corresponde a la distribución predominante en los trabajadores de salud del hospital. La distribución por edades del mayor grupo (57%) fue de entre 20 y 39 años. En cuanto a los grupos ocupacionales, el mayor porcentaje correspondió al personal técnico (39,5%), seguido del personal en entrenamiento (32%). Se capacitó a 16 trabajadores administrativos que estuvieron relacionados con los servicios de atención a pacientes, no considerándolos para los análisis de la intervención. La evaluación post-intervención se realizó a 228 trabajadores que cumplieron el tiempo de evaluación: 158 se evaluaron a los tres meses y 70 a los seis meses (Tabla 1) (Tabla 2).
|
Tabla 1. Demografía de los participantes en el estudio |
|
Tabla 2. Participantes en el estudio, por ocupación, en relación con la población total
|
En las sesiones se impartieron los siguientes temas: magnitud del problema de las IH e importancia del cumplimiento de las medidas de prevención; protección respiratoria personal, que comprende seis pasos para el correcto uso del respirador N95; higiene de manos, que comprende 11 pasos para el adecuado lavado y el uso de alcohol gel; y prevención de accidentes por instrumental punzocortante. El primer día se desarrollaron las sesiones 1 y 2, y el segundo las sesiones 3 y 4. Cada día se iniciaba la reunión con un pre-test. El primer pre-test incluyó la evaluación sobre los pasos a seguir para la colocación adecuada del respirador, lo que se registró en una lista de chequeo. El segundo pretest incluyó la evaluación sobre los pasos a seguir para la higiene de manos, también registró en una lista de chequeo.
Posteriormente se proyectó material audiovisual que contenía los fundamentos de cada uno de los temas a discutir, ordenado secuencialmente, deteniéndose a intervalos para hacer preguntas previamente establecidas, lo que motivaba la discusión. Una vez aclaradas las preguntas planteadas se reanudaba la sesión. Al final de cada sesión se desarrolló un ejercicio práctico de uso adecuado del respirador, adecuada higiene de manos y prevención de accidentes punzocortantes, solicitando a los participantes que escribieran los problemas con los que se enfrentaban para cumplir con estas prácticas. Finalmente, el coordinador reunió toda la información y estableció un informe de las conclusiones del grupo.
A los seis meses de la capacitación se realizó un post-test a los trabajadores capacitados, empleando las mismas listas de chequeo utilizadas antes de la capacitación para evaluar el cumplimiento del lavado de manos y el uso adecuado del respirador. Para evaluar el cumplimiento de las prácticas de prevención de accidentes por punzocortantes, se utilizó el informe de accidentes punzocortantes realizado por el sistema de vigilancia epidemiológica del hospital, comparando la tasa de accidentes entre los capacitados y los no capacitados. Los no capacitados fueron del mismo grupo poblacional que por diversas razones no pudieron acudir a las sesiones de capacitación.
Para evaluar el cumplimiento del lavado de manos y el uso adecuado del respirador, se compararon los resultados de las listas de chequeo del pre-test y del post-test realizado tres-seis meses después. Se empleó el test McNemar, considerándose significativo un valor de p<0,05. Para evaluar las practicas de prevención de accidentes por punzocortantes se compararon las tasas de accidentes, de tres a seis meses después de la capacitación entre los capacitados y no capacitados. Se empleó para ello el test de Chi cuadrado.
Resultados
Cumplimiento de la técnica del lavado de manos
Al inicio de la capacitación, el cumplimiento de la técnica del lavado de manos fue del 7%, elevándose al 78% (p<0,05) transcurridos de tres a seis meses después de la capacitación. Se identificó que frotar las palmas con los dedos entrelazados (21%), lavar el dorso de los dedos (18%) y frotar la punta de los dedos con movimientos rotatorios (13%) fueron los pasos que menos se cumplen por el personal capacitado (Tabla 3).
|
|
Cumplimiento de la protección respiratoria
En el pre-test ningún personal de salud cumplió con los seis pasos de la adecuada colocación del respirador N 95. Sin embargo, de tres a seis meses después 186 de los 228 trabajadores (81,5%) se colocaron adecuadamente el respirador. Se identificaron tres pasos con menos grado de cumplimiento de esta práctica: coger el respirador con los elásticos colgando (30%), colocar el respirador cubriendo la nariz y ponerse los elásticos (18%) y verificar el ajuste al mentón (16%). Sin embargo, la mayor dificultad manifestada fue cómo guardar el respirador (90%) y la dificultad para respirar y comunicarse (60%).
Accidentes por instrumental
Un total de 21 trabajadores fueron administrativos, por lo que fueron excluidos en la evaluación de estos accidentes. En la Tabla 4 se muestran los resultados obtenidos.
|
Tabla 4. Accidentes con instrumental corto-punzante, según grupo ocupacional
|
Discusión
La capacitación del personal de salud garantiza la eficiencia de los programas de control de infecciones [19-24]. Sin embargo, a pesar de brindarse la capacitación, no se garantiza la adherencia a las medidas de prevención [25-27], posiblemente debido a la metodología tradicional de capacitación empleada (a través de clases magistrales a grupos numerosos, que no permiten interactuar sobre los contenidos al alumno, con los otros o con el conferenciante). Nuestro trabajo aplicó una metodología diferente [17] que ofrecía mayor actividad en el proceso de capacitación, facilitando una discusión estrecha con sus compañeros, motivada por un facilitador, planteando problemas y encontrando alternativas de solución, con el objetivo de mejorar la adherencia al correcto lavado de manos, uso del respirador y las medidas de prevención por punzocortantes.
Sobre la adherencia a los 11 pasos para el correcto lavado de manos [15], se observó una mejora del 3% al 78% (p<0,05) en la evaluación a los tres y seis meses post-intervención. Aunque es un resultado adecuado, una mayor supervisión podría haberlo mejorado [15]. En todo caso, el personal atribuyó su falta de cumplimiento a la inadecuada ubicación de los caños y a la insuficiente disponibilidad de insumos, aspecto relacionado con entornos de escasos recursos e infraestructura inadecuada [2][26-29]. Con respecto al cumplimiento de los seis pasos para colocarse correctamente el respirador N95, se apreció un resultado significativo de la intervención, ya que este cumplimiento pasó del 0% al 81% en la evaluación posterior a la intervención. Sin embargo, los principales problemas identificados para el adecuado uso del respirador fueron la presencia de dermatitis de contacto debido al uso constante del respirador y la dificultad para comunicarse con los pacientes o entre los compañeros de trabajo debido a la disminución en la intensidad de la voz, aspectos no identificados hasta ahora. El respirador puede usarse durante una semana o más [13][30- 32]; sin embargo, el 90% del personal de salud manifiestó que existe gran dificultad para guardarlo adecuadamente, ya que es difícil no aplastarlo y protegerlo del polvo y la humedad mientras no es usado para evitar su deterioro. Al evaluar los accidentes por instrumental punzo-cortante, se apreció que los internos de medicina y de enfermería tuvieron mayor número de accidentes, lo cual puede deberse a que es el personal menos experto y el más requerido en el manejo de estos instrumentos en la práctica diaria. Sin embargo, la intervención mostró un efecto positivo únicamente entre los internos de medicina, probablemente debido a que durante su formación universitaria no recibieron instrucción sobre su uso y, en la mayoría de los casos, estas fueron sus primeras experiencias, a diferencia de las enfermeras. Cuando se analizó el tipo de accidentes en este grupo de entrenamiento, se relacionaron con el momento de suturar heridas, sobre todo en el servicio de Emergencia, lo que está más ligado al entrenamiento y supervisión del proceso. Las limitaciones del estudio están relacionadas con la participación voluntaria del personal de salud sujeto a la intervención, lo que podría incidir especialmente en la evaluación de los accidentes por punzocortantes, ya que el grupo control no fue aleatorio. Además, al ser la capacitación progresiva a lo largo periodo de estudio, la evaluación post-intervención de uso de respiradores y lavado de manos solo se realizó a 228 (52%) de los participantes. Esta intervención muestra una mejora en la adopción de dos prácticas reconocidas en el control de infecciones: el uso del respirador y el lavado de manos entre la población del estudio. En relación a los accidentes por instrumental cortante, se apreció una mejora estadísticamente significativa en los internos de medicina. Los resultados de esta intervención sugerirían que la metodología VSI utilizada en personal de salud tiene efectos positivos en la adopción de prácticas de control de infecciones en personal de salud, lo que podría ser mejor demostrado en estudios con grupo control y una selección aleatoria de la población. Un efecto adicional es la mejor comunicación entre los trabajadores y el programa de control de infecciones del hospital, evitando accidentes y aportando sugerencias para implementar mejoras, así como disponer de consejeros del programa de control de infecciones en sus respectivas unidades de trabajo.
Agradecimientos
Al Dr. Johnny Morzan Delgado, Director de la Oficina de Apoyo a la Docencia e Investigación del Hospital Nacional Dos de Mayo, por el apoyo a las actividades del proyecto, y a la Lic. Mónica Barrientos, por su colaboración con los informes de los accidentes laborales.
Bibliografía
- Report on the burden of endemic health care-associated infection worldwide: A systematic review of the literature, Geneva. World Health Organization 2011.
- Gould DJ, Moralejo D, Drey N, Chudleigh JH. Interventions to improve hand hygiene compliance in patient care. Cochrane Database of Systematic Reviews 2010, Issue 9. Art. No.: CD005186. DOI: 10.1002/14651858.CD005186.pub3.
- Wenzel RP. The Lowbury Lecture. The economics of nosocomial infections. J Hosp Infect. 1995; 31:79-87.
- Burke JP. Infection control-a problem for patient safety. N Engl J Med 2003; 348:651-6.
- Wenzel R, Bearman G, Brewer T, Butzler JP. A guide to infection control in the hospital. International Society for Infections Diseases. Fourth Edition. 2008
- Siegel JD, Rhinehart E, Jackson M, Chiarello L, and the Healthcare Infection Control Practices Advisory Committee. 2007 Guideline for isolation precautions: Preventing transmission of infectious agents in healthcare settings. http://www.cdc.gov/ncidod/dhqp/pdf/isolation2007.pdf
- Haley RW, Culver DH, White JW. The efficacy of infection surveillance and control programs in preventing nosocomial infections in U.S. hospitals. Am J Epidemiol. 1985; 121:182-205.
- Yokoe DS, Classen D. Improving patient safety through infection control: a new healthcare imperative. Infect Control Hosp Epidemiol. 2008; Suppl 1:S3-11.
- Norma técnica de prevención y control de infecciones intrahospitalarias. Ministerio de Salud del Perú. 2005. http://www.minsa.gob.pe/pvigia
- Martínez M, Alarcón W, Lioce S, Tennasse M, Wuilburn S. Prevención de accidentes laborales con objetos punzocortantes y exposición ocupacional a agentes patógenos de la sangre en el personal de salud. Salud de los Trabajadores [online] 2008; 16: 53-9.
- Del Castillo H, Mendoza-Ticona A, Saravia JC, Somocurcio J. Epidemia de tuberculosis multidroga resistente y extensivamente resistente a drogas (TB MDR/XDR) en el Perú: situación y propuestas para su control. Rev Perú Med Exp Salud Pública 2009; 26:380-6.
- Report of the meeting of the WHO Global Task Force on XDR-TB. Geneva: World Health Organization, 2006. WHO/HTM/TB/2007.375.
- Granich R, Binkin NJ, Jarvis WR, Simone PM. Normas para la prevención de la transmisión de la tuberculosis en los establecimientos de asistencia sanitaria en condiciones de recursos limitados. Ginebra: Organización Mundial de la Salud, 2002. WHO/CDS/TB/99.269.
- Joshi R, Reingold AL, Menzies D, Pai M. Tuberculosis among health-care workers in low- and middle-income countries: a systematic review. PLoS Med 2006; 3:494.
- Guidelines on hand hygiene in health care. Geneva: World Health Organization, 2009. WHO/IER/PSP/2009.07.
- Trim JC, Elliot TS. A review of sharps injuries and preventative strategies. J Hospital Infect 2003; 53:237-42.
- Martin D, Blanc R. Video-based supplemental instruction. J Develop Educ 2011; 24:12-9.
- Fica A, Ramonda P, Jemenao MI, Zambrano A, Cifuentes M, Febré N, et al. Tuberculosis en el personal de salud del Servicio de Salud Metropolitano Sur de Santiago, Chile. Rev Chil Infect 2009; 26:34-8.
- Mayhall CG. Hospital epidemiology and infection control. 3rd ed. Baltimore: Williams&Wilkins; 2004.
- Bolis M – Coord. Infecciones hospitalarias. Legislación en América Latina. Washington, D.C: OPS, 2007. Documento técnico HDM/CD/A/500-07.
- Cuéllar PL, Rosales CR, Aquino RF. Eficacia de un programa educativo para la prevención y el control de infecciones intrahospitalarias en el Instituto Especializado de Enfermedades Neoplásicas, Lima, Perú. Rev Perú Med Exp Salud Pública 2004; 20:37-43.
- Lin CF, Yang CY, Lu MS, Kao CC. Effectiveness of a nosocomial infection control training in improving knowledge in patient hired attendants and outsourced workers in Taiwan. J Nurs Res 2008; 16:187-94.
- Arévalo H, Cruz R, Palomino F, Fernández F, Guzmán E, Melgar R. Aplicación de un programa de control de infecciones intrahospitalarias en establecimientos de salud de la Región San Martin, Perú. Rev Perú Med Exp Salud Pública 2003; 20:84-91.
- Lee TC, Moore C, Raboud JM, Muller MP, Green K, Tong A, et al. Impact of a mandatory infection control education program on nosocomial acquisition of methicillin-resistant Staphylococcus aureus. Infect Control Hosp Epidemiol. 2009; 30:249-56.
- García Soto L, Molero H, García I. Necesidades de capacitación del personal médico en educación para la salud. Ciencia Odontológica [revista en Internet]. 2007; 4: 159- 167. Disponible en: http://www2.scielo.org.ve/scielo.php?script=sci_arttext&pid=S1317-82452007000 200007&lng=es.
- Borges LF, Rocha LA, Nunes MJ, Gontijo Filho PP. Low compliance to handwashing program and high nosocomial infection in a brazilian hospital. Interdiscip Perspect Infect Dis 2012; 2012:579-681.
- Duerink DO, Farida H, Nagelkerke NJD, Wahyono H, KeuterM, Lestari NM, et al. Preventing nosocomial infections: Improving compliance with standard precautions in an Indonesian teaching hospital. J Hosp Infect 2006; 64:36-43.
- Salemi C, Canola MT, Eck EK. Hand washing and physicians: How to get them together. Infect Control Hosp Epidemiol 2002; 23:32-5.
- Gould DJ, Moralejo D, Drey N, Chudleigh JH. Interventions to improve hand hygiene compliance in patient care. Cochrane Database of Systematic Reviews 2010, Sep 8; 9: CD005186.
- Huaroto L, Espinoza M. Recomendaciones para el control de la transmisión de la tuberculosis en los hospitales. Rev Perú Med Exp Salud Pública 2009; 26:364-9.
- Control de infecciones de tuberculosis en establecimientos de salud, Modulo de capacitación. Ministerio de Salud del Perú. 2005.
- Siegel JD, Rhinehart E, Jackson M, Chiarello L, and the Healthcare Infection Control Practices Advisory Committee. 2007 Guideline for isolation precautions: Preventing transmission of infectious agents in healthcare settings. http://www.cdc.gov/ncidod/dhqp/pdf/isolation2007.pdf
Por: Huaroto Valdivia LM, Lam C, Mucha R, Chávez J, Tanta J, Alvarezcano J, Ticona E
Fuente: Revista Trauma