“Las condiciones del trabajo medico actual”
Resumen:
Los objetivos del trabajo fueron profundizar el conocimiento del impacto en la salud de los profesionales médicos de Emergencias en condiciones y zonas desfavorables. La investigación fue exploratoria y descriptiva, mediante una entrevista semiestructurada, utilizando la Escala de calidad de vida de Heinrichs, el M.B.I y la M.A.D.R.S, sobre 35 médicos de un total de 133 que se desempeñan en áreas de emergencia.
Hallamos un llamativo aumento en el cansancio emocional, desperzonalizacion y alteraciones depresivas que aumentaron las patologías psicosomaticas como las cardiovasculares, gastrointestinales y déficit inmunitarios.
Llegamos a la conclusión que la actividad prolongada en áreas de emergencia donde no se cumplen las condiciones de trabajo adecuado agravado por el deterioro social producirá enfermedades psico – físicas irreversibles.
Esta patología debería incluirse como una enfermedad profesional.
Mas halla de esto la prevención es el arma fundamental para evitar lesiones permanentes que disminuyan la capacidad del trabajador sanitario.
Introducción
Desde hace varios años la literatura médica se vio invadida por una serie de comunicaciones que tratan sobre el deterioro de la salud de los profesionales que laboran en áreas asistenciales.
La importancia que representa el trabajar en un lugar que reúna las condiciones necesarias e indispensables de higiene y seguridad para evitar alteraciones tanto físicas como psíquicas también está demostrado desde hace mucho tiempo atrás como se observa en la literatura nacional y extranjera.
Algunas de estas condiciones son:
– la carga horaria (horarios considerados insalubres por la OIT , son vistos como “normales” en nuestra práctica habitual).
– la falta de gratificación económica, (una guardia promedio se paga a razón de 8 pesos la hora, prácticamente lo mismo que percibe el llamado personal doméstico por hora de trabajo, con alguna diferencia en la responsabilidad de la tarea!!!).
– la falta de reconocimiento.
– la hiper-exigencia institucional (si citan pacientes con intervalos incompatibles con la buena práctica profesional).
– la desprotección jurídica frente a la injuria judicial.
Sin mencionar a los que asistimos a pacientes crónicos o graves permanentemente, o en situación de vulnerabilidad social, con la descarga que hace la sociedad en nuestras espaldas de lo que considera marginal.
Los trabajadores de la salud aprendemos una serie de mecanismos para lidiar con el sufrimiento humano sin sucumbir a la angustia. Son estos mismos mecanismos los que nos ayudan a ayudar a nuestros semejantes, manteniendo la distancia que nos permite pensar y actuar profesionalmente. Son los que por otra parte contribuyen a desconectarnos de nuestro propio sufrimiento.
Uno de ellos es la disociación, siendo uno de los mecanismos responsables de lo que muchos especialistas han descrito como el triple signo: de ignorancia, indiferencia y falta de cuidado de los médicos hacia su propia salud.
Por supuesto que el sistema de salud donde se encuentra inserto este profesional, abusando de esa característica, promueve las condiciones de vulnerabilidad a sabiendas que la tendencia de aquel será la sobreadaptación, no siendo otra cosa que un proceso de adaptación patológica, sabiendo que no sólo no se modificaron las condiciones de trabajo sino que empeoraron. Esto se vio reflejado en un aumento de las consultas debido a la falla de la contención de la atención primaria.
Este aumento de consultas no sólo no generó como respuesta a esa demanda un plantel mayor de profesionales sino que se encontró con el mismo disminuido, dado que por alteraciones en la salud de sus integrantes, varios fueron apartados del área de guardia hacia el sector de consultorios externos, sobrecargando el trabajo en los que permanecieron en el servicio de emergencia (Cuadro 1 )
Y este llamado imperativo se debe a que el deterioro progresivo que observamos fue comunicado en varias oportunidades, cuando comenzamos a observar un aumento de los accidentes en el trabajo 1984/86 43 2000/03 160 y de las patologías presentadas en los profesionales, 45% Trastornos Psiquiátricos, 43% Alteraciones gastrointestinales, 18% Enfermedades cardiovasculares.
Este seguimiento longitudinal en una población que prácticamente no se modificó en todos estos años como tampoco ocurrió con las condiciones y medio ambiente laborales, agravadas por el deterioro socioeconómico que atravesó y atraviesa nuestro país, Tasa de desocupación Mayo 2002 22%, Incidencia de la Pobreza en Hogares 58,6%y en personas 68,4% (Fuente I.N.D.E.C)ha hecho que los resultados obtenidos en nuestra investigación resultaran críticos.
ESTADO DE CONOCIMIENTO SOBRE EL TEMA
Julio César Neffa describe lo difícil que resulta recortar un marco de referencia teórica para el tema que nos ocupa: -“…. La condiciones y medio ambiente de trabajo constituyen entonces un fenómeno complejo que para ser analizado exige la articulación de varias disciplinas científicas convergentes sobre un mismo objeto el hombre en situación de trabajo. Esta multidisciplinaridad no deja de lado los conocimientos ingenieriles o sanitarios, sino que los incluye y los integra en un conjunto al lado de la economía, la sociología, la psicología, la ergonometría, el derecho, la antropología, etc”…
Si bien es obvio, no es excesivo señalar que, el tema específico, “el padecimiento desencadenado en los médicos pediatras, clínicos y generalistas de los Servicios de Emergencia de Salud Pública de dependencia Municipal de un partido perteneciente al conurbano Bonaerense”, no ha sido hasta la actualidad lo suficientemente estudiado, sino todo lo contrario.
Como los Objetivos Específicos del estudio actual nos remiten al área de la salud mental, vemos necesario hacer algunas consideraciones teóricas, que si bien no agotan el Marco de Referencia, que de hecho no se encuentra hasta el momento ,científicamente delimitado, como bien lo define Julio Neffa , nos ayudará a ubicarnos en la problemática que nos ocupa.
Es posible, desde lo específicamente traumático dar cuenta del cuadro observado en nuestros compañeros de trabajo?
Es a partir del DSM-III (Manual Diagnóstico y estadístico de los Trastornos Mentales, publicado por la American Pstchiatric Association, ed. Masson S.A.) que el Trastorno por Estrés Postraumático, cobra una dimensión diagnóstica de importancia, haciendo hincapié en la presencia de un episodio traumático caracterizado por la guerra o catástrofes naturales. Con la aparición del DSM-IV se produce un cambio de paradigma, poniéndose el acento, no ya en calidad del hecho traumático, sino que ahora lo determinante radica en la reacción de la persona expuesta al hecho traumático. Es decir que si el individuo ha experimentado, ha presenciado o se ha enterado de “acontecimientos caracterizados por muertes o amenazas para su integridad o la de los demás, (…) y ha respondido con un temor, una desesperanza o un horror intensos.” (DSM-IV, 1994) y que como resultado de ello experimenta además tres clases de síntomas:
1. De reexperimentación del hecho traumático
2. De evitación y de embotamiento psíquico
3. De hiperactivación (hiperarousal)
se dice que sufre de un Trastorno por Estrés Postraumático.
Por otra parte, Figley, en su artículo de Desgaste por Empatía, resalta que la capacidad de compasión y empatía parece estar en el centro mismo de nuestra capacidad para realizar el trabajo con nuestros pacientes, y al mismo tiempo en nuestra capacidad para ser lastimados por el trabajo.
Qué es la Compassion Fatigue o Desgaste por Empatía?
Son las emociones y conductas naturales resultantes de enterarse de un evento traumático experimentado por un otro significativo (Figley)
Se caracteriza por tres grupos de síntomas (como en TEPT)
1. reexperimentación
2. evitación y embotamiento psíquico
3. hiperarousal o hiperactivación
Se diferencia con el TEPT , porque aquí el hecho traumático lo ha experimentado otra persona, sería el equivalente al concepto de Trauma Vicario
Diferencias con el Burn-out
El Burn-out es un estado de agotamiento físico, emocional y mental causado por el involucramiento en situaciones emocionalmente demandantes durante un tiempo prolongado (Pines and Aronson, 1989)
Para nosotros en la Argentina, el Burn-Out caracterizado por la presencia de enfermedades psicosomáticas en trabajadores del área de servicios está generado por las malas condiciones ambientales en su lugar de trabajo, falta de estímulos personales, económicos y de reconocimiento en sus tareas, escasez de tiempo libre y horarios inadecuados, siendo además factores estresantes crónicos que llevan al individuo hacia un desgaste en el trabajo, su vida y en la relación con las personas que lo rodean.
El Burn-out es un proceso (más que un estado) y es progresivo (acumulación de contacto intenso con consultantes).
El proceso incluye:
1. exposición gradual al desgaste laboral
2. desgaste del idealismo
3. falta de logros
Los síntomas del Burn-out son:
1. físicos: fatiga, problemas del sueño, dolores de cabeza, gastrointestinales.
2. emocionales: irritabilidad, ansiedad, depresión, desesperanza, etc.
3. conductuales: agresión, defensividad, cinismo, abuso de sustancias, etc.
4. relacionados con el trabajo: ausentismo, falta de rendimiento, robos, etc.
5. interpersonales: pobre comunicación, falta de concentración, aislamiento.
Cristina Maslach y Susan Jackson (1982) diferencian tres fases en el proceso de construcción del Burnout :
1. Cansancio emocional : es la consecuencia del fracaso frente al intento de modificar las situaciones estresantes.
2. Despersonalización es el núcleo del Burnout. Este concepto se refiere al vínculo profesional deshumanizado. La despersonalización es la consecuencia del fracaso frente a la fase anterior y la defensa construida por el sujeto para protegerse frente a los sentimientos de impotencia, indefensión y desesperanza personal.
3. Abandono de la realización personal aparece cuando el trabajo pierde el valor que tenía para el sujeto.
Los efectos del Burnout son:
a. Afecta negativamente la resiliencia del trabajador, haciéndolo más suceptible al Desgaste por Empatía (Compassion Fatigue)
b. Favorece la Silencing Response o Respuesta Silenciadora (Baranowsky 1997; Danieli, 1984) que es la incapacidad para atender a las experiencias de los consultantes, que resultan abrumadoras, redireccionando al cliente a material menos estresante para el profesional.
Predisposición al Desgaste por Empatía:
Quienes trabajan en el área del trauma, o en general con el sufrimiento humano (tales como psicoterapeutas, médicos, enfermeros, personal de rescate, etc.) son más vulnerables al Desgaste por Empatía dado que la empatía es un recurso importante en el trabajo con poblaciones traumatizadas o sufrientes. También, el hecho de que muchos trabajadores del campo del trauma hayan experimentado algún tipo de evento traumatizante en sus vidas los predispone más a sufrir de Desgaste por Empatía. Por último, quienes trabajan con niños están más expuestos, dado que el trauma y el sufrimiento infantil afecta más intensamente a los trabajadores. La propia historia de traumas del profesional, tanto como el contexto organizacional en el que trabaja, condicionan fuertemente la resiliencia del mismo.
Como en entrevistas piloto detectamos síntomas fácilmente asimilables a los criterios diagnósticos para el Trastorno Depresivo es que seleccionamos una escala que evaluara presencia y gravedad del mismo.
Transcribimos que dice la CIE 10 (Clasificación Internacional de las Enfermedades):
F32 EPISODIOS DEPRESIVOS
En los episodios depresivos típicos de cada una de las tres formas descritas a continuación, leve (F32.0), moderada (F32.1) o grave (F32.2 y F32.3), por lo general, el enfermo que las padece sufre un humor depresivo, una pérdida de la capacidad de interesarse y disfrutar de las cosas, una disminución de su vitalidad que lleva a una reducción de su nivel de actividad y a un cansancio exagerado, que aparece incluso tras un esfuerzo mínimo. También son manifestaciones de los episodios depresivos:
a) la disminución de la atención y concentración
b) la pérdida de la confianza en sí mismo y sentimientos de inferioridad
c) las ideas de culpa y de ser inútil (incluso en las episodios leves)
d) una perspectiva sombría del futuro
e) los pensamientos y actos suicidas o de autoagresiones
f) los trastornos del sueño y
g) la pérdida del apetito.
El DSM IV dice
Criterios para el Episodio Depresivo Mayor
A (1) estado de ánimo depresivo la mayor parte del día, casi cada día según lo indica el propio sujeto (p. ej., se siente triste o vacío) o la observación realizada por otros (p. ej., llanto). Nota: En los niños y adolescentes el estado de ánimo puede ser irritable.
(2) disminución acusada del interés o de la capacidad para el placer en todas o casi todas las actividades, la mayor parte del día, casi cada día (según refiere el propio sujeto u observan los demás)
(3) pérdida importante de peso sin hacer régimen o aumento de peso (p. ej., un cambio de más del 5 % del peso corporal en 1 mes), o pérdida o aumento del apetito casi cada día. Nota: En niños hay que valorar el fracaso en lograr los aumentos de peso esperables.
(4) insomnio o hipersomnia casi cada día.
(5) agitación o enlentecimiento psicomotores casi cada día (observable por los demás, no meras sensaciones de inquietud o de estar enlentecido)
(6) fatiga o pérdida de energía casi cada día.
(7) sentimientos de inutilidad o de culpa excesivos o inapropiados (que pueden ser delirantes) casi cada día (no los simples autorreproches o culpabilidad por el hecho de estar enfermo)
(8) disminución de la capacidad para pensar o concentrarse, o indecisión, casi cada día (ya sea una atribución subjetiva o una observación ajena)
(9) pensamientos recurrentes de muerte (no sólo temor a la muerte), ideación suicida recurrente sin un plan específico o una tentativa de suicidio o un plan
específico para suicidarse
B. Los síntomas no cumplen los criterios para un episodio mixto
C. Los síntomas provocan malestar clínicamente significativo o deterioro social, laboral o de otras áreas importantes de la actividad del individuo.
D. Los síntomas no son debidos a los efectos fisiológicos directos de una sustancia (p. ej., una droga) o una enfermedad médica (p. ej., hipotiroidismo).E. Los síntomas no se explican mejor por la presencia de un duelo, los síntomas persisten durante más de 2 meses o se caracterizan por una acusada incapacidad funcional, preocupaciones mórbidas de inutilidad, ideación suicida, síntomas psicóticos o enlentecimiento psicomotor.
Acordamos con Pardo Téllez y Galán Morera cuando afirman “…La tendencia actual es la de considerar la calidad de la atención como una propiedad compleja, que puede ser sometida a un análisis sistemático y a una evaluación aceptable, que lejos de ser perfecta, es suficiente para los propósitos prácticos de generar información que permita la toma de decisiones, dirigidas a proporcionar una atención de buena calidad para los usuarios de los sistemas de seguridad social en salud…” por tanto, si bien no resulta fácil determinar la relación causal entre la condición de “profesional quemado” y la calidad de la atención, podemos explorar a través de indicadores , su impacto indirecto.
De hecho lo que Donabedian define como “Los Procesos” y por ende “Los Resultados”, se verán afectados por las prácticas defensivas, que adoptará no sólo el inculpado sino también el resto del equipo de trabajo. En el Marco del Programa Nacional de Garantía de Calidad, la Resolución Ministerial 540/97 expresa claramente la necesidad de normatizar, en un intento no sólo de regular y controlar la práctica
clínica sino también como una forma de resguardo profesional…”impulsar el proceso de normatización, ya que la existencia de documentos escritos “normas” incrementa la precisión y objetividad de las decisiones clínicas, dando mayor respaldo y menor responsabilidad individual en los diagnósticos, en la selección de los tratamientos y en el manejo global de la situación…”
Como se desprende de lo dicho en este punto serán varias las disciplinas que aportarán al Marco teórico de referencia del Proyecto.
Objetivos
General
Profundizar nuestro conocimiento sobre el impacto en la salud de los profesionales médicos de las malas condiciones y medio ambiente de trabajo.
Específicos
A) Evaluar comparativamente los resultados en el M.B.I administrado en la investigación realizada en el año 200l con los obtenidos en el año 2004, (Gráfico 1)
B) Identificar los síntomas y signos asociados al trastorno depresivo presente en médicos de guardia, dado que se observó en el estudio realizado en el año 2001 un aumento significativo en las patologías psicosomáticas y otras que revelaron una alteración del sistema inmunitario.
C) Explorar la incidencia del impacto en la calidad de vida de estos profesionales médicos.
Material y método
El diseño del estudio fue la investigación de campo exploratoria y descriptiva realizando una entrevista semiestructurada, utilizando escala de calidad de vida de Heinrichs; escala de depresión de Montgomery Y Asberg (MADRS), y escala M.B.I de Maslach C y Jackson S.E para evaluar presencia y grado de Burnout.
La población evaluada fue de treinta y cinco médicos sobre un total de ciento treinta y tres seleccionados al azar, con especialidades en pediatría, clínica médica y generalistas que laboran en servicios de guardia en hospitales municipales del partido de la Matanza (Bs. As R. Argentina) ; con un promedio de cuarenta y seis años de edad, dieciocho años de recibido y quince de actividad laboral en áreas de emergencia.
Desarrollo
Al evaluar los resultados del M.B.I comparándolos con los arrojados en el trabajo del año 2001 observamos en la subescala de despersonalización, falta de realización personal y cansancio emocional, una significativa disminución en los porcentajes bajo y medio, con un llamativo aumento en los casos altos (Gráfico l).
Esto nos demuestra un mayor grado de Burnout en los profesionales entrevistados.
Al evaluar la presencia de depresión a través de la escala de Montgomery y Asberg (MADRS) observamos que sólo un 11% no presentaba síntomas clínicamente observables de trastorno depresivo, aunque requieren de un seguimiento clínico. El 89% de la muestra cumple con criterios diagnósticos de depresión, y como vemos en el Cuadro 2 y Gráfico 2 resulta alarmante que el 20% y 23% de estos presenten signos de depresión moderada y severa respectivamente.
Cuando exploramos el funcionamiento actual de los profesionales entrevistados a través de la escala sobre calidad de vida de Heinrichs, encontramos resultados críticos. Solamente un 34% de los evaluados se encuentra en scores considerados “normales”. El resto obtuvo resultados equiparables a personas con deterioro por trastornos mentales muy severos en un 10%, con trastornos mentales severos en un 37% y con trastornos moderados en un 20% (Cuadros 3. Gráfico 3)
Conclusiones
Lamentablemente las conclusiones a las que hemos llegado son abrumadoras.
Los resultados son la muestra del profundo deterioro del estado de salud de los profesionales médicos que se desempeñan en los servicios de emergencia en hospitales municipales. Resulta alarmante que no sólo en el M.B.I sino en escalas internacionalmente validadas para evaluar personas con padecimientos psíquicos, los resultados obtenidos correspondan con cuadros de severa afectación de la salud. Si bien las escalas utilizadas remiten al área de la salud mental, ésta es inseparable de la salud como un todo.
Recomendaciones
Dado que los resultados observados revelan una alteración importante en la salud de la población evaluada, es imperiosa la reubicación de los mismos en otras áreas de trabajo fuera del sector de guardia, como así también la instalación del tratamiento médico y psicológico correspondiente.
Es necesario evaluar a todo el personal que labora en el sector de guardia y otras áreas críticas de los hospitales de nuestro partido para tener un diagnóstico de situación y poder actuar en forma urgente y acorde a los resultados obtenidos.
Proponer a través de los organismos representantes de los profesionales el realizar una evaluación similar en otros distritos para poder determinar si lo comprobado por nosotros se cumple en otros centros asistenciales, y que de resultar positivo llevar a las autoridades del Ministerio de Trabajo la necesidad de incluir a esta patología dentro de las consideradas como enfermedades profesionales.
Por último y a modo de prevención, adecuar el ambiente laboral acorde a las necesidades asistenciales con una mayor cantidad de profesionales o una redistribución de funciones y horarios; fomentar el trabajo interdisciplinario; dar participación en las decisiones importantes sobre la organización del trabajo; reestructurar el horario de guardia y mejoramiento de la remuneración para que el profesional pueda aprovechar su tiempo libre y desarrollo personal son algunas de las propuestas que se deberían tener en cuenta al desarrollar un programa de salud.
“Debemos cuidar a quienes nos cuidan”
CUADRO Nº 1
Evolución de las consultas realizadas en el áreas de guardia de los hospitales municipales de un Partido del Conurbano Bonaerense.
|
Año |
Htal. A |
Htal. |
B |
Htal. |
C |
Htal. D |
|
Pediatría |
Clinica |
Pediatría |
Clínica |
Pediatría |
Clínica |
|
|
1996 |
57763 |
34830 |
48720 |
24186 |
38550 |
32425 |
|
2000 |
84543 |
53871 |
66697 |
38879 |
64334 |
31897 |
|
2003 |
116442 |
85101 |
88705 |
51215 |
72201 |
37840 |
CUADRO Nº 2
Respuesta a la escala de evaluación de la depresión de Montgomery y Asberg (MBRS) del personal que desarrolla tareas de guardia en el ámbito hospitalario.
Hospitales del Conurbano Bonaerense.
Año 2004.
|
Puntuación
|
Entrevistas
|
Observaciones
|
|
0 a 7
|
0
|
|
|
7 a 15
|
4
|
Depresión leve
|
|
16 a 24
|
16
|
Depresión dinamicamente observable
|
|
25 a 30
|
7
|
Depresión moderada
|
|
31 a 43
|
8
|
Depresión Severa
|
CUADRO Nº 3
Respuestas a la escala sobre calidad de vida (Heinrish) del personal entrevistado que labora en áreas de guardia en el ámbito hospitalario.
Hospitales pertenecientes de un municipio del Conurbano Bonaerense.
Año 2004.
|
Entrevista
|
Puntuación total 1/21
|
Observaciones
|
|
3
|
39 a 58
|
Deterioro mental muy severo
|
|
13
|
59 a 78
|
Deterioro mental severo
|
|
7
|
79 a 98
|
Deterioro mental moderado
|
|
12
|
99 a 118
|
Deterioro mental normal
|
GRAFICO Nº 1
Respuestas al cuestionario M.B.I. realizadas en el personal que desarrolla tareas de guardia en el ámbito hospitalario. Comparación Año 2001-2004.
Hospitales pertenecientes a un municipio del Conurbano Bonaerense.
Año 2004.
2001
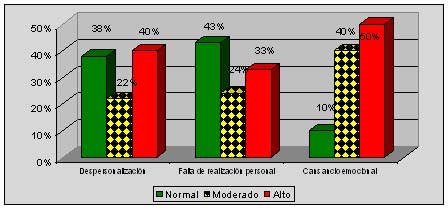 2004 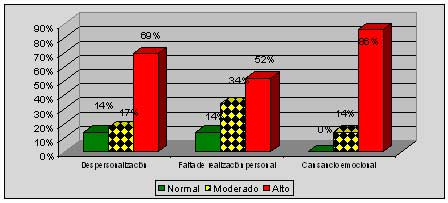
|
|---|
GRAFICO Nº 2
Porcentaje de respuestas a la escala de evaluación de Montgomery y Asberg (MADRS) realizadas en el personal que desarrolla tareas de guardia en el ámbito hospitalario.
Hospitales pertenecientes aun municipio del Conurbano Bonaerense.
Año 2004.
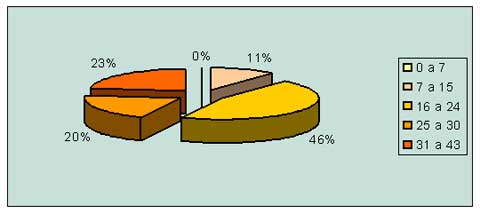 |
|---|
GRAFICO Nº 3
Porcentaje de las respuestas a la escala sobre calidad de vida (Heinrish) del personal entrevistado que labora en áreas de guardia en el ámbito hospitalario.Hospitales pertenecientes de un municipio del Conurbano Bonaerense.
Año 2004.
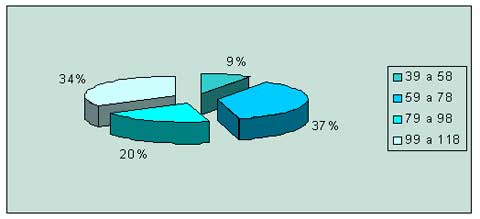 |
|---|
Anexo 1
Escala sobre calidad de vida
Este instrumento está diseñado para evaluar el funcionamiento actual de las personas con trastornos severos no hospitalizadas. Se evalúa la riqueza de su experiencia personal, la calidad de sus relaciones interpersonales y su productividad en el ámbito profesional.
Se ha diseñado para administrarse como una entrevista semiestructurada. Cada ítem consta de tres partes. Primero, se facilita una breve introducción para ayudar al entrevistador a comprender y centrarse en el parámetro que se vaya a evaluar. En segundo lugar, se sugieren una serie de preguntas que pueden servir de ayuda al entrevistador para comenzar la exploración del sujeto. Por último, se ofrece una escala de siete puntos para cada ítem, con una pequeña descripción de cuatro puntos, para ayudar al entrevistador a emitir su juicio y agregar puntos no recogidos en el estudio.
Las preguntas facilitadas son sólo sugerencias. Pueden ser modificadas o ampliadas, según se considere necesario. Deberá ahondarse en cada ítem tanto como sea necesario para permitir al evaluador formular un buen juicio clínico. El objetivo del documento es evaluar las limitaciones debidas a psicopatología o déficits en la personalidad. El evaluador deberá realizar ajustes cuando existan factores externos claros e inequívocos (p.ej.: contacto social reducido debido a una enfermedad física grave).
Deberán evaluarse todos los ítems. Rodee con un círculo el número apropiado en cada clasificación de ítems.
_____________________________________________________________________________________________________
PUNTUACIÓN: Puntuación media de las escalas siguientes y a los totales (ítems prorrateados 1 y 12 para los datos que faltan, tal como se indica en el manual).
Puntuación de las subescalas:
I. Relaciones interpersonales (1-8): ___________________ II. Función instrumental (9-12): _________________________
III. Fundamentos intrapsíquicos (13-17, 20, 21): ________ IV. Objetos y actividades comunes (18, 19): _______________
III más IV (del 13 al 21): _________________________ Puntuación total (ítems del 1 al 21)_______________________
ESCALA SOBRE CALIDAD DE VIDA
Nº de ID del sujeto: ___________________ Iniciales del sujeto: _____ _____ Origen del paciente: _____ _____
Nº de ID del evaluador: _____________________ Iniciales del evaluador: _____ _____
Fecha de la evaluación: ___ ___/___ ___/___ ___ Fecha de entrada (gestión de datos).________________________________
Protocolo (Opcional, 8): ____________________________________________________________________________
Notas (Opcional, 20): _____________________________________________________________________________
RELACIONES INTERPERSONALES Y AMBIENTE SOCIAL
1. Miembros de la casa ____________________ 0 1 2 3 4 5 6 9
2. Amigos _______________________________0 1 2 3 4 5 6
3. Conocidos_____________________________ 0 1 2 3 4 5 6
4. Actividad social_________________________ 0 1 2 3 4 5 6
5. Ambiente social ________________________0 1 2 3 4 5 6
6. Iniciativas sociales______________________ 0 1 2 3 4 5 6
7. Aislamiento social _______________________0 1 2 3 4 5 6
8. Relaciones sociosexuales_________________ 0 1 2 3 4 5 6
FUNCIÓN INSTRUMENTAL
9. Alcance ________________________________0 1 2 3 4 5 6
10. Suficiencia_____________________________ 0 1 2 3 4 5 6
11. Empleo por debajo de las cualidades________ 0 1 2 3 4 5 6
12. Satisfacción ___________________________0 1 2 3 4 5 6 9
FUNDAMENTOS INTRAPSÍQUICOS Y OBJETOS Y ACTIVIDADES COMUNES
13. Sentido de propósito ____________________0 1 2 3 4 5 6
14. Motivación ____________________________0 1 2 3 4 5 6
15. Curiosidad____________________________ 0 1 2 3 4 5 6
16. Anedonia _____________________________0 1 2 3 4 5 6
17. Empleo del tiempo______________________ 0 1 2 3 4 5 6
18. Objetos ______________________________0 1 2 3 4 5 6
19. Actividades _______________________ ___0 1 2 3 4 5 6
20. Empatía _____________________________0 1 2 3 4 5 6
21. Interacción __________________________0 1 2 3 4 5 6
1.EVALUACIÓN DE LAS RELACIONES ÍNTIMAS CON LOS MIEMBROS DE SU CASA
En este ítem se evalúan las relaciones estrechas con familiares cercanos o miembros de la casa del sujeto, en cuanto a afecto mutuo y relación recíproca.
Preguntas sugeridas:
¿Se siente especialmente unido a alguna de las personas con las que vive actualmente o a su familia inmediata?
¿Puede conversar con ellos acerca de asuntos personales?
¿Cuánto tiempo dedica a platicar con ellos?
¿Cómo son estas relaciones?
¿Pueden conversar ellos con usted acerca de asuntos en extensión o intensidad, o intimidad presente personales?
¿Qué tipo de cosas han hecho juntos?
Cuando está en casa, ¿pasa mucho tiempo con la familia o acostumbra a estar solo?
0 – Prácticamente sin intimidad.
1 –
2 – Sólo interacciones íntimas escasas o intermitentes
3 –
4 – Algunas interacciones íntimas, pero reducidas sólo de manera irregular
5 –
6 – Relaciones íntimas adecuadas con los miembros de la casa o con los familiares cercano.
9 – Marque aquí si el sujeto vive solo y sin familiares cercanos.
Nota: (para determinar valores factoriales o totales, prorratee ítem en función de los ítems 2 a 8
1. EVALUACIÓN DE LAS RELACIONES ÍNTIMAS
En este ítem se evalúan las relaciones íntimas con otras personas ajenas a la familia cercana o a los miembros de la casa, en cuanto a afecto mutuo y predisposición para compartir.
Exclúyanse las relaciones con el personal sanitario.
Preguntas sugeridas:
¿Tiene amigos con los que se sienta especialmente cercano, aparte de su familia inmediata o de las personas con las que vive?
¿Puede conversar con ellos acerca de asuntos personales?
¿Cuántos amigos tiene?
¿Con qué frecuencia ha conversado con ellos recientemente en persona o por teléfono?
¿Cómo han sido estas relaciones?
¿Pueden conversar ellos con usted acerca de sus asuntos personales?
0 – Prácticamente inexistente
1 –
2 – Sólo escasas relaciones intermitentes
3 –
4 – Algunas relaciones íntimas, pero reducidas en número o intensidad o relaciones íntimas sólo de manera irregular.
5 –
6 – Relaciones íntimas adecuadas con más de una persona.
2. EVALUACIÓN DE LAS AMISTADES ACTIVAS
En este ítem se evalúan las relaciones con las personas, en función de la vinculación entre ellas y la actitud de compartir actividades o intereses comunes, pero sin la carga emocional íntima de los ítems anteriores. Exclúyanse las relaciones con el personal sanitario y los miembros de la casa.
Preguntas sugeridas:
Aparte de los amigos íntimos, ¿hay algún conocido con quien se haya disfrutado haciendo cosas?
¿Cuántos?
¿Con cuánta frecuencia se ha reunido con ellos?
¿Qué cosas han hecho juntos?
¿Ha mantenido relación con otras personas en clubes o actividades organizadas?
¿Ha mantenido otros contactos sociales con compañeros de trabajo, como ir a almorzar juntos o salir después del trabajo?
0 – Prácticamente inexistentes
1 –
2 – Pocas amistades activas y sólo contactos poco frecuentes
3 –
4 – Algunas amistades activas continuadas, pero contacto y actividades compartidas reducidas.
5 –
6 – Relación adecuada con amistades activas
3. EVALUACIÓN DEL NIVEL DE ACTIVIDAD SOCIAL
En este ítem se intenta evaluar la participación del sujeto en actividades con otras personas en busca de diversión. Exclúyase la actividad social dependiente de otros objetivos como, por ejemplo, el trabajo y el colegio. Exclúyase también la psicoterapia.
Preguntas sugeridas:
¿Con qué frecuencia ha participado en actividades de tiempo libre el que hayan participado otras personas?
¿En qué tipo de actividades?
¿Ha participado en clubes u otros grupos sociales organizados?
0 – Prácticamente inexistente
1 –
2 – Actividad social ocasional, sin un patrón regular de dicha actividad o limitado sólo a una actividad.
con familiares inmediatos o miembros de la casa.
3 –
4 – Cierta actividad social regular, pero reducida en frecuencia o diversidad.
5 –
6 – Nivel adecuado de actividad social regular.
5. EVALUACIÓN DE LA PARTICIPACIÓN EN EL AMBIENTE SOCIAL
En este ítem se evalúa hasta qué punto otras personas se interesan por el sujeto, se preocupan por él o conocen sus actividades. Exclúyase al personal sanitario.
Preguntas sugeridas:
¿Se ha preocupado alguna persona por su felicidad y bienestar?
¿Cuántas personas?
¿Cómo se lo demostraron?
Si le sucediera algo importante o emocionante, ¿a quién recurriría o se lo contaría?
¿Hay alguna persona que le haya proporcionado apoyo emocional o ayuda en los asuntos diarios como la alimentación, el transporte, etc. y que le haya dado consejos prácticos?
¿Hay personas a las que podría pedir ayuda o con las que podría contar en caso de que le ocurriera algo y necesitara ayuda?
0 – Prácticamente inexistente
1 –
2 – Escaso interés o limitado a la familia cercana.
3 –
4 – Cierta participación en el ambiente social, pero limitada en número o grado de participación.
5 –
6 – Participación adecuada en el ambiente social, tanto en cuanto a alcance como al grado de participación
6. EVALUACIÓN DE LAS INICIATIVAS SOCIALES
En este ítem se evalúa hasta qué punto la persona se muestra activa en cuanto a su forma de dirigir las interacciones sociales: de qué forma, en qué grado y con quién.
Preguntas sugeridas:
¿Ha pedido a menudo a otras personas que hagan algo por usted o ha esperado a que sean otros quienes tomen la iniciativa?
Cuando se le ha ocurrido una buena idea para pasarlo bien, ¿ha tenido que descartarla en ocasiones porque le resultaba difícil pedirles a otros que participaran?
¿Tiene contacto telefónico con otras personas?
¿Ha intentado buscar a gente con la que salir?
¿Acostumbra a hacer cosas solo o con otras personas?
0 – Actividad social casi totalmente dependiente de las iniciativas de los demás.
1 –
2 – Iniciativa social ocasional, pero vida social pobre debido a su patrón de pasividad social, o iniciativa limitada a la familia inmediata.
3 –
4 – Pruebas claras de cierta reducción de la iniciativa social, pero sólo con mínimas consecuencias adversas para su actividad social.
5 –
6 – Iniciativa social adecuada
7. EVALUACIÓN DEL AISLAMIENTO SOCIAL
En este ítem se evalúa hasta qué punto la persona evita activamente las relaciones sociales por sentirse incómoda o por desinterés.
Preguntas sugeridas:
¿Se ha sentido incómodo con otras personas?
¿Rechaza ofertas para hacer cosas con otras personas?
¿Lo haría si se lo pidieran?
¿Ha adoptado esta actitud incluso cuando no tenía otra cosa que hacer?
¿Evita responder al teléfono?
¿Cómo afecta esto a su vida?
¿Se ha relacionado con otras personas sólo cuando ha sido necesario para conseguir algo que deseaba?
¿Se ha quedado solo en casa?
¿Ha preferido estar solo?
0 – Actitud activa para evitar prácticamente todo tipo de contacto social.
1 –
2 – Tolera el tipo de contacto social necesario para satisfacer otras necesidades, pero mantiene muy poco contacto social por propia iniciativa, o sólo mantiene relación social con la familia cercana?
3 –
4 – Cierta relación social satisfactoria y agradable, pero limitada por decisión propia.
5 –
6 – No existen pruebas de aislamiento social significativo.
8. EVALUACIÓN DE LAS RELACIONES SOCIOSEXUALES
En este ítem se evalúa la capacidad para mantener relaciones íntimas maduras con personas del sexo opuesto y actividad sexual satisfactoria. En la redacción se asume una preferencia heterosexual. En casos claros y consistentes de preferencia homosexual, cambie las preguntas consiguientemente y evalúe estas mismas capacidades.
Preguntas sugeridas si la persona es soltera:
En sus relaciones sociales, ¿ha mantenido relaciones con mujeres (hombres)?
¿Ha evitado este tipo de relaciones o se ha sentido muy incómodo al tratar con estas personas?
¿Ha tenido alguna cita?
¿Ha tenido un(a) novio(a) o más?
¿Han sido satisfactorias las relaciones?
¿Hasta qué punto mostró sus emociones?
¿Estaba enamorado?
¿Mantuvo relaciones sexuales?
¿Fueron satisfactorias?
¿Mostró signos físicos de afecto, como abrazos y besos?
0 – Desinterés por el sexo opuesto o lo evita de forma activa.
1 –
2 – Cierto contacto limitado con el sexo opuesto, pero de manera superficial al evitar la intimidad o la actividad sexual como simple liberación física sin participación emocional; o relaciones marcadas por trastornos severos o crónicos, insatisfacción o caos afectivo.
3 –
4 – Relación con cierta participación íntima y emotiva, predominantemente satisfactoria, y quizás alguna expresión sexual de signos físicos de afecto.
5 –
6 – Normalmente tiene relaciones satisfactorias, ricas emocionalmente, y expresión sexual íntima y apropiada.
Preguntas sugeridas si el sujeto está casado o vive en pareja:
¿Se siente feliz en la relación con su pareja?
¿Han compartido muchas cosas juntos?
¿Conversan con mucha frecuencia?
¿Comparten opiniones sobre pensamientos y sentimientos personales?
¿Se pelean mucho?
¿Ha sido satisfactoria su vida sexual?
¿Muestra signos físicos de afecto como abrazos y besos?
¿Se siente cercano a ella (o a él)?
9. CLASIFICACIÓN DEL ALCANCE DE LA FUNCIÓN DEL PAPEL PROFESIONAL
En este ítem se evalúa la capacidad de la función profesional de la persona, independientemente del éxito. En el caso de las amas de casa, considere si para una persona con un funcionamiento normal, las responsabilidades equivaldrían a un trabajo a jornada completa o a una parte de la jornada. Si la persona está desempleada, tenga en cuenta el tiempo que invierte en una actividad apropiada de búsqueda de empleo.
Preguntas sugeridas:
¿Ha estado trabajando?
¿Cuántas horas a la semana ha trabajado?
¿Tuvo que asistir al colegio además de al trabajo?
¿Se ha encargado también del cuidado de los niños o de la casa además del trabajo?
Preguntas sugeridas para estudiantes:
¿Qué tipo de programa educativo sigue?
¿Cuántas clases tiene?
¿Cuánto tiempo pasa en el colegio cada semana?
¿Trabaja, cuida a los niños o tiene que ocuparse de la casa?
Preguntas sugeridas para amas de casa:
¿Cuánto tiempo dedicó al cuidado de la casa y de la familia?
¿Está criando a algún niño?
¿Cuáles han sido sus responsabilidades en la casa?
¿Qué tipo de ayuda ha recibido de otras personas con estas responsabilidades?
0 – Prácticamente sin trabajo.
1 –
2 – Menos de la mitad del tiempo.
3 –
4 – La mitad del tiempo o más, pero menos de jornada completa.
5 –
6 – Jornada completa o más.
10. EVALUACIÓN DEL NIVEL DE REALIZACIÓN
En este ítem se evalúan el nivel de éxito y logros a la hora de cumplir la función concreta que la persona ha decidido ejercer
|
Pregunte al sujeto acerca de su salario y aumentos de sueldo, los retos y responsabilidad de su trabajo, las alabanzas o reprimendas que recibe de sus jefes, características de su relación con los compañeros de trabajo, absentismo, ascensos o descensos de categoría. |
0 – No cumple ninguna función laboral o la ejerce en un nivel tan pobre que hace peligrar de forma inminente la posibilidad de continuidad en dicha función. |
|
1 – |
|
|
A los estudiantes, pregúnteles acerca de sus calificaciones, la dificultad de las clases, alabanzas o críticas de los profesores, la relación de interacción con otros compañeros de clase, la asistencia a las clases, la realización de las tareas asignadas y las actividades extracurriculares. |
|
|
2 – Se desenvuelve lo suficientemente bien como para mantener |
|
|
3- |
|
|
A las amas de casa, pregúnteles acerca de si realizan de forma adecuada las tareas requeridas, como preparar la comida, hacer las compras, lavar los platos, limpiar, quitar el polvo, lavar la ropa, la distribución del gasto de la casa, el cuidado físico de los niños y la satisfacción de las necesidades emocionales de los niños. Pregunte también si reciben críticas o muestras de apoyo por parte de los miembros de la familia acerca de sus tareas en la casa o del cuidado de los niños. |
4- Por lo general, funcionamiento adecuado 5- 6- Muy buen funcionamiento con muestras claras de logros nuevos o progresivos y/o muy buen funcionamiento en algunas áreas. |
11. EVALUACIÓN DEL GRADO DE DEFICIENCIA DEL EMPLEO
En este ítem se evalúa el grado existente de cumplimiento de la función ocupacional, que refleja la utilización plena de la potencialidad y las oportunidades disponibles para la persona. Considere las habilidades innatas, los impedimentos físicos y los factores educativos, económicos y socioculturales. Evidentemente, no deberán considerarse las limitaciones que reflejen directamente cualquier tipo de desorden de la personalidad o de enfermedad mental, a la hora de evaluar el potencial de la persona.
Preguntas sugeridas:
|
En esta ítem se debe proporcionar un juicio complejo. Formule tantas preguntas como sea necesario para clarificar las aptitudes y oportunidades de esta persona. |
0 – Incapacidad casi total para aprovechar su potencial. 1 – |
|
2 – Empleo por debajo delas aptitudes o sin empleo pero buscándolo activamente. |
|
|
3 – |
|
|
4 – En cierto medida, por debajo de la capacidad de la persona. |
|
|
5 – |
|
|
6 – Su función se corresponde con las aptitudes y oportunidades de la persona. |
12. EVALUACIÓN DE LA SATISFACCIÓN CON LA FUNCIÓN OCUPACIONAL
En este ítem se evalúa hasta qué punto la persona se siente cómoda con la elección de su función, el rendimiento en dicha función y la situación en la que la realiza. También se evalúa hasta qué punto esto le proporciona un sentido de satisfacción, placer y realización personal.
Preguntas sugeridas:
|
¿Le gustan su trabajo o sus estudios? |
0 – Infelicidad e insatisfacción dominantes con su función laboral. |
13. EVALUACIÓN DEL SENTIDO DE PROPÓSITO EN LA VIDA
En este ítem se evalúa hasta qué punto la persona se plantea metas realistas e integradas en su vida. Si la vida actual de la persona refleja dichas metas, no es necesario que se plantee un cambio para que se considere que cuenta con un buen sentido del propósito en la vida.
Preguntas sugeridas:
|
¿Qué hace que la vida tenga sentido para usted? |
0 – Sin planes, o planes extravagantes, engañosos o de escasa repercusión en la vida de la persona |
14. EVALUACIÓN DEL GRADO DE MOTIVACIÓN
En este ítem se evalúa hasta qué punto la persona es incapaz de iniciar o mantener una actividad dirigida a conseguir ciertas metas, debido a un planteamiento nadecuado.
Preguntas sugeridas:
|
¿En qué otras cosas se ha esforzado o qué logros ha conseguido recientemente? |
0 – La falta de motivación interfiere con la rutina básica. |
15. EVALUACIÓN DE LA CURIOSIDAD
En este ítem se evalúa el grado de interés de la persona por su entorno y se le plantean preguntas acerca de las cosas que no entiende. Excluya el interés en las alucinaciones o ideas delirantes u otras ideas de naturaleza psicótica. No obstante, la preocupación patológica de naturaleza psicótica u otros asuntos, pueden limitar la curiosidad o el interés en otras cosas.
Preguntas sugeridas:
¿Con qué frecuencia ha visto o escuchado algo sobre lo que deseaba conocer más o comprender mejor? asuntos
¿Qué tipo de cosas?
¿Ha hecho algo para aprender más acerca de ellas? Por favor, explíquelo.
¿Ha leído los periódicos o escuchado las noticias de TV o radio?
¿Se ha interesado por algún problema de actualidad o de deportes?
¿Qué grado de curiosidad ha mostrado por las cosas?
0 – Muy poca curiosidad o interés en temas o asuntos nuevos.
1 –
2 – Curiosidad esporádica, pero sin reflejo en pensamientos o acciones posteriores.
3 –
4 – Cierta curiosidad y tiempo dedicado a pensar
en asuntos de interés y algún esfuerzo real para aprender más sobre ello
5 –
6 – Curiosidad por varios asuntos y cierto esfuerzo para aprender más acerca de ellos, como leer, hacer preguntas y observación planificada.
16. EVALUACIÓN DE LA ANEDONIA
En este ítem se evalúa la capacidad de la persona para experimentar placer y disfrutar del humor. No evalúe la anedonia que se presente como resultado de un síndrome depresivo claro y observable (p.ej.: agitación, llanto, sentimientos marcados de maldad y desprecio, etc. No obstante, deberá evaluarse la anedonia acompañada por apatía y aislamiento de la que pueda inferirse depresión. Formule las preguntas necesarias para determinar la presencia de depresión y su efecto en la capacidad hedónica. Se ha de distinguir de la capacidad de demostrar afecto, que no se evalúa aquí.
Preguntas sugeridas:
|
¿Ha podido divertirse? |
0 – Incapacidad casi total de experimentar placer oexperimentar humor. |
17. EVALUACIÓN DE LA UTILIZACIÓN DEL TIEMPO
En este ítem se evalúa la cantidad de tiempo pasado en actividades sin un propósito productivo: dormir durante el día, tumbarse en la cama, estar sentado sin hacer nada o delante de la TV o el radio, sin ningún interés particular.
Preguntas sugeridas:
|
¿Pasa mucho tiempo sin hacer nada, simplemente sentado o tumbado en la cama? |
0 – Pasa la gran mayoría del día en actividadesimproductivas. |
18. EVALUACIÓN DE LOS OBJETOS COMUNES
En este ítem se asume que por el mero hecho de vivir en esta cultura, una persona casi siempre tiene que poseer ciertos objetos.
Preguntas sugeridas:
En esta sección, pregunte por los 12 artículos enumerados a continuación.
¿Lleva alguno de los siguientes objetos?:
(1) una billetera, un bolso o un monedero
(2) llaves
(3) una licencia para conducir o manejar
(4) un reloj
(5) una tarjeta de crédito
(6) una tarjeta de la seguridad social o de asistencia médica
¿Tiene en su lugar de residencia los siguientes objetos?
(1) un mapa de la ciudad o del área
(2) reloj despertador propio
(3) un peine o un cepillo de pelo
(4) bolso de viaje
(5) tarjeta de miembro de la biblioteca
(6) estampillas o sellos
0 – Ausencia de casi todos los objetos comunes (0 artículos).
1 –
2 – Déficit importante de objetos comunes (3-4 artículos).
3 –
4 – Déficit moderado (7-8 artículos)
5 –
6 – Déficit escaso o nulo.
19. EVALUACIÓN DE LAS ACTIVIDADES COMUNES
En este ítem se asume que por el mero hecho de vivir en esta cultura, se requiere, casi siempre, que una persona participe en ciertas actividades.
Preguntas sugeridas:
|
En este ítem, pregunte acerca de los 8 actividades que se enumeran a continuación. ¿Cuáles de ellas ha hecho en las dos últimas semanas? |
0 – Ausencia casi total de cualquier actividad (0 actividades) |
20. EVALUACIÓN DE LA CAPACIDAD EMPÁTICA
En este ítem se evalúa la capacidad de la persona para considerar y apreciar la situación de otra persona como diferente a la suya: para apreciar las diferentes perspectivas, estados afectivos y puntos de vista. Se refleja en la descripción de la persona de las interacciones con otras personas y, en este momento, puede realizarse una evaluación de las situaciones relevantes si aún no se han conseguido datos suficientes hasta este punto de la entrevista.
Preguntas sugeridas:
|
Piense en personas a las que se sienta cercano o con quienes pase bastante tiempo e intercambie opiniones. ¿Qué le irrita o molesta de dichas persona?¿Qué les irrita o molesta a otras personas de usted? ¿Qué cosas le gustan? ¿Qué cosas de las que hace Ud. les gustan a ellos? Si se ofenden, ¿cómo acostumbran a reaccionar? Si mantiene una discusión por disparidad de criterios, ¿Cómo maneja la situación? |
0 – No muestra ninguna capacidad para considerar las opiniones y sentimientos de los demás. |
21. EVALUACIÓN DE LA CAPACIDAD DE RELACIÓN E INTERACCIÓN EMOCIONAL CON EL ENTREVISTADOR
En este ítem se evalúa la capacidad de la persona para relacionarse con el entrevistador, para hacerle sentir una relación cercana y reconocerle como participante individual del encuentro y para reaccionar ante un intercambio de opiniones.
Se trata de un juicio global basado en toda la entrevista.
0 – El entrevistador se siente prácticamente ignorado, sin apreciar ninguna relación por parte del sujeto y poca capacidad de reacción.
1 –
2 – Relación muy limitada.
3 –
4 – Relación limitada o presente de manera irregular.
5 –
6 – Buena relación y capacidad de reacción constante
Anexo 2
ESCALA DE EVALUACION DE MONTGOMERY Y ASBERG (MADRS)
DEPRESION
1. Tristeza aparente
Representa afecto triste, pesimismo y desmoralización (más que una tristeza transitoria) está reflejado en el discurso, la expresión facial y la postura. Evaluar la profundidad y posibilidad de animarse.
0 No tristeza.
1
2 Se ve decaído pero se anima sin dificultad.
3
4 Aparece triste e infeliz la mayoría del tiempo.
5
6 Luce miserable todo el tiempo. Extremadamente deprimido.
2. Tristeza explicitada
Representa la explicitación de un ánimo deprimido, independiente de estar reflejado o no en la apariencia. Incluye bajos espíritus, desmoralización o la creencia de estar más allá de la ayuda y sin ninguna esperanza. Se evalúa de acuerdo a la intensidad, duración y la cantidad en que este ánimo se reporta influenciado por diferentes eventos.
0 Tristeza ocasional en relación con las circunstancias.
1
2 Tristeza que usualmente mejora sin dificultad.
3
4 Sentimientos continuos de tristeza o decaimiento.
5
6 Tristeza continua con sentimientos de miseria o desmoralización.
3. Tensión interna
Representa sentimientos poco definidos de intranquilidad, tensión, inquietud interna, tensión mental que puede llegar a ser pánico, miedo o angustia. Evalúe de acuerdo a la intensidad, frecuencia, duración y la cantidad de apoyo que necesite.
0 Plácido. Ligeros sentimientos de tensión interna.
1
2 Sentimientos ocasionales de irritabilidad o falta de confort poco definidos.
3
4 Sentimientos continuos de tensión interna o pánico intermitente que el paciente solamente puede manejar con alguna dificultad.
5
6 Miedo continuo y angustia continua. Pánico sobrecogedor.
4. Sueño reducido
Representa la experiencia de una reducción en la duración o profundidad del sueño comparado con los patrones normales del sujeto cuando está bien.
0 Duerme lo mismo que lo usual.
1
2 Dificultades ligeras para empezar a dormir o un sueño ligeramente reducido, ligero o no recuperador.
3
4 Cantidad de sueño reducida o interrumpida por al menos 2 horas.
5
6 Menos de 2 ó 3 horas de sueño.
5. Apetito reducido
Representa el sentimiento de una pérdida de apetito comparada a la situación cuando se está bien. Evalúe la pérdida del deseo por la comida o la necesidad de esforzarse a comer.
0 Normal aumento del apetito.
1
2 Apetito ligeramente reducido.
3
4 No apetito. La comida no sabe a nada.
5
6 Necesita ser persuadido para comer.
6. Dificultades en la concentración
Representa dificultades en la colección de los pensamientos de uno mismo llegando a una falta de concentración incapacitoria. Evalúe de acuerdo a la intensidad, frecuencia y grado de la incapacidad producida.
0 No hay dificultad de concentración.
1
2 Dificultades ocasionales en colectar sus propios pensamientos.
3
4 Dificultades en concentrarse y mantener el pensamiento con una habilidad reducida para leer o mantener una conversación.
5
6 Incapaz de leer o conversar sin gran dificultad.
7. Lasitud
Representa una dificultad de empezar algo o iniciar algo lentamente al realizar las actividades diarias.
0 Prácticamente ninguna dificultad en empezar.
1
2 Dificultad en empezar actividades.
3
4 Dificultades en empezar actividades simples, rutinarias que son llevadas a cabo sin ningún esfuerzo.
5
6 Lasitud completa. Incapaz de hacer algo sin ayuda.
8. Incapacidad de sentir
Representa la experiencia subjetiva de un interés reducido en los alrededores o en las actividades que normalmente dan placer. La habilidad de reaccionar con emociones adecuadas a las circunstancias o personas está reducida.
0 Interés normal en los alrededores y en otras personas.
1
2 Habilidad reducida para gozar intereses usuales.
3
4 Pérdida de interés en los alrededores. Pérdida de los sentimientos por los amigos y conocidos.
5
6 La experiencia de estar emocionalmente paralizado, incapaz de sentir rabia, tristeza o placer y aún una completa y a veces dolorosa falta de sentimientos por familiares y amigos cercanos.
9. Pensamientos pesimistas
Representa pensamientos de culpabilidad, inferioridad, autocrítica, pecado, remordimiento y ruina.
0 No pensamientos pesimistas.
1
2 Ideas fluctuantes de falla, autoacusaciones o autodepreciaciones.
3
4 Autoacusaciones persistentes o definitivas pero con ideas racionales de culpa o pecado. Pesimismo creciente a cerca del futuro.
5
6 Delirios de ruina, culpa o un pecado sin perdón. Autoacusaciones que son absurdas e inamovibles.
10. Pensamientos suicidas
Representa la sensación que la vida no vale la pena ser vivida, que una muerte natural sería bienvenida, ideas suicidas y preparación para el suicidio. Los intentos de suicidio no deben influenciar directamente esta evaluación por sí solos.
0 Goza de la vida y la toma como viene.
1
2 Preocupado por la vida. Solamente ideas suicidas ocasionales.
3
4 Probablemente mejor muerto. Las ideas de suicidio son comunes y el suicidio es considerado como una solución posible pero sin ningún plan o intención.
5
6 Planes explícitos de suicidio cuando hay una oportunidad. Preparación activa para el suicidio.
ANEXO 3
Maslach Burnout Inventory (M.B.I.) que consta de 22 items tipo Lickert en forma de afirmaciones referidas a las actitudes, emociones y sentimientos que el profesional muestra hacia el trabajo o sus pacientes. Evalúa tres sub-escalas:
AGOTAMIENTO EMOCIONAL: (Cansancio físico y/o psicológico) que es el sentimiento de que nada se pudo ofrecer a otras personas, junto con la sensación de falta de recursos emocionales.
DESPERSONALIZACION: Supone el desarrollo de actitudes negativas, insensibles y distantes hacia los destinatarios (Pacientes o familiares), con esa actitud el sujeto trata de aislarse para protegerse de la falta de energía emocional, tratando a los demás como objetos o números mas que como personas.
SENTIMIENTO DE INADECUACIÓN PERSONAL: En las labores habituales las demandas que se le hacen al trabajador exceden de su capacidad para atenderlas, junto a la percepción de inexistencia de posibilidades de promoción personal. Produce una disminución de las expectativas personales y una evaluación negativa de uno mismo con sentimientos de fracaso, rechazo de si mismo y baja autoestima
Tabla para puntuación de referencia:
| MBI |
BAJO |
MEDIO |
ALTO |
| Despersonaliz |
– 5 |
6-9 |
+ 10 |
| Autoes. Prof. |
+ 40 |
39-34 |
– 33 |
| Agot. Emocional |
-18 |
19-26 |
+27 |
Despersonalizacion: items 5,10,11,15,22, sus puntuaciones por lo tanto oscilan entre 0 y 30. Esta subescala describe las actitudes negativas, frías, distantes e insensibles del profesional hacia sus pacientes. Una mayor puntuación indica un mayor nivel de Burnout.
Autoestima Profesional: items 4,7,9,12,17,18,19,21. Sus puntuaciones oscilan entre 0 y 48. Valoran los sentimientos de eficacia, de rendimiento y de competencia en el trabajo, a mayor puntuación menor Burnout.
Cansancio Emocional: items 1,2,3,6,8,13,14,16,20, con puntuaciones entre 0 y 54. Valora el sentimiento de que nada se puede ofrecer a otras personas, junto con la sensación de falta de recursos emocionales, porque el sujeto esta agotado emocionalmente por el trabajo.
Las 22 frases que se exponen a continuación, se relacionan con los sentimientos de Ud. Encuentra en su trabajo. Lea cada frase y responda anotando la frecuencia con que Ud. Halla tenido ese sentimiento de acuerdo con la escala siguiente:
0 nunca
1 pocas veces al año
2 una vez al mes
3 unas pocas veces al mes
4 una vez a la semana
5 pocas veces a la semana
6 todos los días
1.___Me siento emocionalmente agotado/a por mi trabajo.
2.___Me siento cansado/a al final de la jornada de trabajo.
3.___Me siento fatigado/a cuando me levanto por la mañana y tengo que enfrentarme con otro día de trabajo.
4.___Facilmente comprendo como se sienten los pacientes.
5.___Creo que trato a algunos pacientes como si fuesen objetos impersonales.
6.___Trabajar todo el día con mucha gente es un esfuerzo.
7.___Trato muy eficazmente los problemas de los pacientes.
8.___Me siento “quemado/a” (agotado/a) por mi trabajo.
9.___Creo que estoy influyendo positivamente con mi trabajo en la vida de los demás.
10.__Me he vuelto más insensible con la gente desde que ejerzo esta profesión
11.__Me preocupa el hecho de que este trabajo me este endureciendo emocionalmente.
12.__Me siento muy activo/a.
13.__Me siento frustrado/a en mi trabajo.
14.__Creo que estoy trabajando demasiado.
15.__No me preocupa realmente lo que le ocurre a alguno de mis pacientes.
16.__Trabajar directamente con las personas me produce stress.
17.__Facilmente puedo crear una atmósfera con mis pacientes.
18.__Me siento estimulado/a después de trabajar con mis pacientes.
19.__He conseguido muchas cosas útiles en mi profesión.
20.__Me siento acabado/a.
21.__En mi trabajo trato los problemas emocionales con mucha calma.
22.__Creo que los pacientes me culpan de algunos de sus problemas.
BIBLIOGRAFIA
- Empleo y condiciones de trabajo en los servicios médicos y de salud. Reunión paritaria sobre el empleo y las condiciones de trabajo en los servicios médicos y de salud. O.I.T. Ginebra 1985.
- Introducción a las condiciones y el medio ambiente de trabajo. O.I.T. Ginebra 1987.
- Accidentes de trabajo y enfermedades profesionales. Banchs Irineo. Editorial Hammurabi Bs. As. 1977.
- Test de autoevaluación de Wang. Wang R. Y Col. Clin. Pharmacol 15, 163. 1975.
- Incidencia de la pobreza y de la indigencia en el gran Bs. As. Instituto Nacional de Estadística y Censos. Mayo 2003.
- Mercado de trabajo: principales indicadores del aglomerado gran Bs. As. Instituto Nacional de Estadística y Censos. Mayo 2003.
- Manual de seguridad e higiene ocupacional para la inspección del trabajo. Volumen I, II y III. Centro interamericano de administración del trabajo. Perú 1986.
- Condiciones y medio ambiente de trabajo en la Argentina. Centro de estudios e investigaciones laborales. Editorial Humanitas. Aspectos teóricos y metodológicos. Buenos Aires 1985. Nuevas dimensiones de la CyMAT. Buenos Aires 1987. La situación en sectores específicos. Buenos Aires.
- Desgaste Mental De Jours C. Ed. Humanitas. Buenos Aires 1990.
- Manual diagnóstico de los trastornos mentales. D.S.M. IV American Psitchiatric association. Editorial Masson S.A. Barcelona 1995.
- El médico en la administración de hospitales. De la Rosa Morales V. – Hernandez Guevara J. Editorial Trillas. México 1991.
- Secondary post-traumatic stress disorden in family therapy. American Psycological Press. Washington 1995: a handbook.
- El riesgo aceptable Lourance W. Editorial Tres Tiempos. Buenos Aires 1978.
- Administración Hospitalaria. Malagón Londoño G. – Galan Moreira R. – Ponton Laverde G. Editorial Panamericana. Bogotá 1996.
- Maslach Burnout inventory Maslach C. – Jackson S. Editorial Consultin Psychological Press. Palo Alto California 1996.· Understanding burnout: definitional issues in analysing a complex phonomenon. Maslach C. En: Job, Stress and Burnout. Editorial Ws, Paine. Sage Publications. Beverly Hills. California 1982.
- Epidemiología de los accidentes de trabajo ocurridos en el área de salud de la Municipalidad de La Matanza durante el trienio1984/86. Stella C. – Cardenas C. 9º Jornadas de Ad. De Salud. 4º Jornadas de Enfermería. Universidad de Morón 1988.
- Condiciones y medio ambiente de trabajo en los centros de salud municipales de un Partido Bonaerense. Stella C. – Glina R. – Cardenas C. 2º Jornadas Médicas Sociales del Policlinico Central. Municipalidad de La Matanza. Buenos Aires.1990.
- Factores que influyen en la presentación del Síndrome de Burnout en médicos de Atención Primaria. Stella C. – Díaz R. 5º Congreso Internacional de Medicina del Trabajo y Seguridad. Buenos Aires 2002.
- Análisis epidemiológico comparativo de los accidentes de trabajo ocurridos al personal que labora en las áreas de salud de la Municipalidad de La Matanza, Pcia. de Buenos Aires durante los trienios 1984/86 – 2000/02. Stella C. –Scinardo Ratto M. 1º Jornadas Nacionales de Gestión de Salud. Ciudad de Buenos Aires 2003.
DEFINICIONES
Burnout: es el estado de cansancio físico y emocional resultante de las condiciones de trabajo (1974).
Según Maslach y Jackson (1981) la definimos como la respuesta inadecuada a un stress emocional crónico cuyos riesgos son:
· Agotamiento emocional: cansancio físico y/o psicológico.
· Despersonalización en relación con los demás.
· Falta de logros personales en las tareas que realiza.
M.B.I.(Maslach burnout inventory) de 22 items tipo Likers, en forma de afirmaciones (TEA 1997).
Estrés: respuesta general inespecífica a estímulos displacenteros.
En una situación de estrés hay una valoración de la situación por parte del sujeto y un enfrentamiento que se puede resolver o no continuando con estrés crónico con un aumento de las respuestas fisiológicas, con aumento de las secreciones de hormonas adrenales, disminución de la resistencia corporal y defensas que causan enfermedad.
Hospital: establecimiento de salud que presta dos modalidades operativas, consultas e internación; con atención médica permanente.
Población económicamente activa: la integran las personas que tienen una ocupación o que sin tenerla la están buscando activamente. Está compuesta por la población ocupada más la población desocupada.
Población ocupada: conjunto de personas que tiene por lo menos una ocupación, es decir que en la semana de referencia ha trabajado como mínimo una hora en forma remunerada, o 15 sin remuneración (en una actividad económica) El criterio de una hora trabajada, además de preservar la comparabilidad con otros países, permite captar las múltiples ocupaciones informales y/o de baja intensidad que realiza la población.
Población desocupada: se refiere a personas que, no teniendo ocupación, están buscando activamente trabajo. Corresponde a desocupación abierta.
Tasa general: es una relación entre un grupo de población que tiene una determinada característica sobre el conjunto de población que puede tenerla. Las tasas generales están elaboradas con toda la población sin límite de edad.
Tasa de desocupación: calculada como porcentaje entre población ocupada y la población económicamente activa.
Línea de indigencia: procura establecer si los hogares cuentan con ingresos suficientes como para cubrir una canasta de alimentos capaz de satisfacer un umbral mínimo de necesidades energéticas y proteicas. De esta manera, los hogares que no superen ese umbral, o línea, son considerados indigentes.
Línea de pobreza: su medición consiste en establecer, a partir de los ingresos de los hogares, si éstos tienen capacidad de satisfacer por medio de la compra de bienes y servicios un conjunto de necesidades alimentarias y no alimentarias consideradas esenciales.
Fuente: Instituto Nacional de estadística y censos. Secretaría de política económica.
Ministerio de Economía y producción. . República Argentina
Información de prensa. Buenos Aires 31 de Julio de 2003
Por: Díaz Rubén Alberto
Stella Carlos Eduardo
Bentolila Silvia
Departamento de Medicina Laboral
Municipalidad de la Matanza
E.Mail: [email protected]